Cuffdruckmessung am Tubus: Richtwerte und Technik
Ein zu hoher oder zu niedriger Cuffdruck birgt Risiken von Aspiration bis Trachealischämie. Der Artikel erklärt Messmethoden, Zielwerte und Besonderheiten bei pädiatrischen gecufften Tuben.

Autor: Dr. med. univ. Daniel Pehböck, DESA
Facharzt für Anästhesiologie und Intensivmedizin, AHA-zertifizierter ACLS/PALS-Instructor, Kursleitung Simulation Tirol
Lesezeit ca. 7 Min.
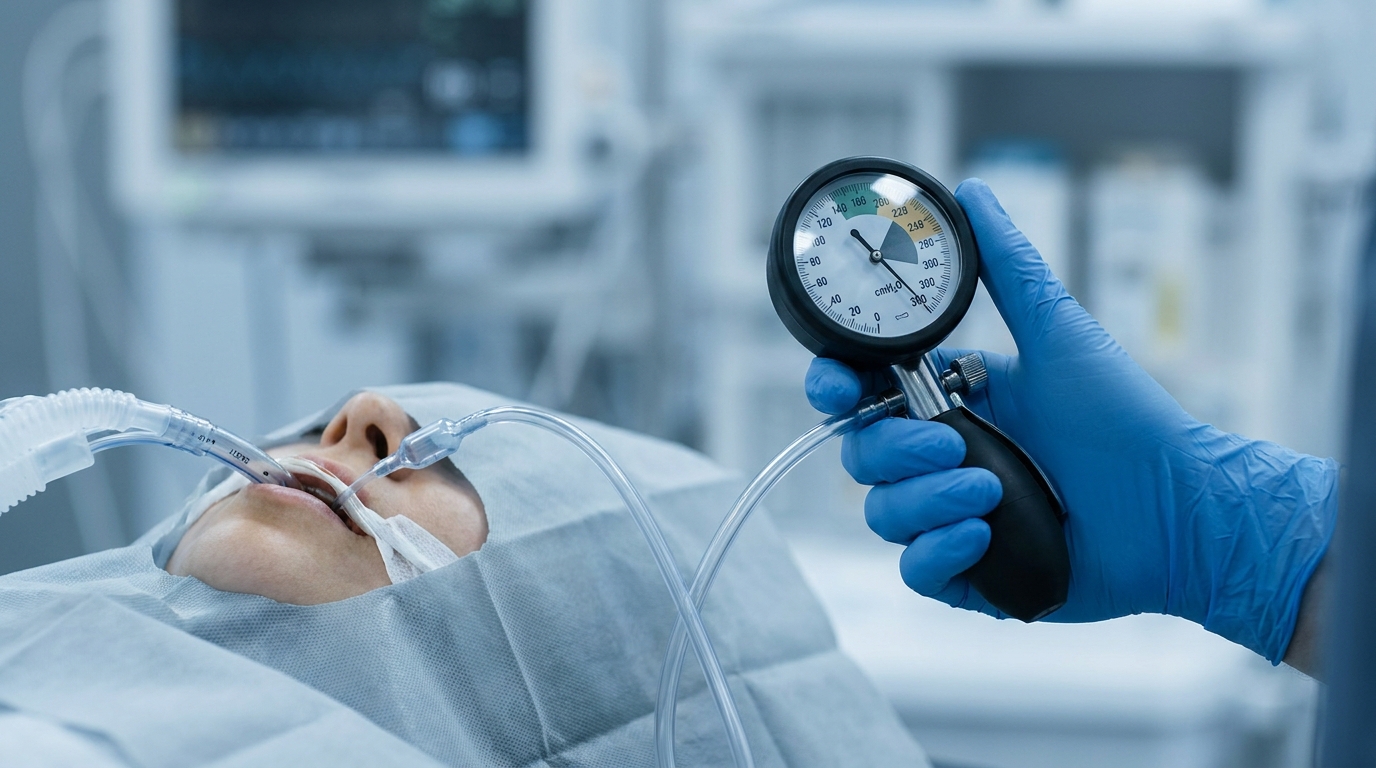
Die korrekte Cuffdruckmessung gehört zu jenen Maßnahmen im Atemwegsmanagement, die im hektischen Alltag – sei es im Schockraum, auf der Intensivstation oder im Rettungsdienst – gerne vernachlässigt werden. Dabei hat der Cuffdruck am Endotrachealtubus direkten Einfluss auf zwei zentrale Komplikationen: Aspiration von Magensekret bei zu niedrigem Druck und Trachealischämie bei zu hohem Druck. Beide Szenarien können für Patient:innen fatale Folgen haben. Die konsequente Messung und Dokumentation des Cuffdrucks ist daher kein optionales Qualitätsmerkmal, sondern ein essenzieller Bestandteil jeder invasiven Atemwegssicherung.
Anatomische und physiologische Grundlagen
Um die Bedeutung des Cuffdrucks zu verstehen, lohnt sich ein kurzer Blick auf die Anatomie der Trachea. Die menschliche Luftröhre besteht aus 16 bis 20 hufeisenförmigen Knorpelspangen, die dorsal durch den Pars membranacea – eine muskulös-bindegewebige Hinterwand – verbunden sind. Die Schleimhaut der Trachea wird über ein kapilläres Netzwerk versorgt, dessen Perfusionsdruck in der Regel zwischen 25 und 35 mmHg liegt.
Wird der Cuffdruck über diesen kapillären Perfusionsdruck gesteigert, kommt es zu einer lokalen Ischämie der Trachealschleimhaut. Hält dieser Zustand über Stunden an, drohen Schleimhautnekrosen, Ulzerationen und langfristig Trachealstenosen oder tracheoösophageale Fisteln. Umgekehrt ermöglicht ein zu niedriger Cuffdruck die Mikroaspiration von subglottischem Sekret – ein wesentlicher Risikofaktor für die ventilator-assoziierte Pneumonie (VAP).
Die „Sweet Zone" des Cuffdrucks
Die Balance zwischen Aspirationsschutz und Gewebeschonung definiert den empfohlenen Zielbereich:
- Untere Grenze: 20 cmH₂O – unterhalb dieses Wertes ist kein zuverlässiger Aspirationsschutz gewährleistet
- Obere Grenze: 30 cmH₂O – oberhalb dieses Wertes steigt das Risiko für Schleimhautischämie signifikant
- Optimaler Zielbereich: 20–30 cmH₂O (entspricht ca. 15–22 mmHg)
Diese Richtwerte gelten für Erwachsene mit High-Volume-Low-Pressure-Cuffs, die den Standard bei modernen Endotrachealtuben darstellen. Ältere Low-Volume-High-Pressure-Cuffs (Rotgummi-Tuben) sind aufgrund ihres ungünstigeren Druckprofils weitgehend aus dem klinischen Alltag verschwunden.
Messmethoden im Detail
Cuffdruckmanometer (Goldstandard)
Die Messung mit einem dedizierten Cuffdruckmanometer ist die Methode der Wahl. Diese handlichen Geräte bestehen aus einem Manometer, einem Verbindungsschlauch mit Luer-Lock-Konnektor und einem Ventil zur Druckregulation.
Durchführung Schritt für Schritt:
- Cuffdruckmanometer über den Pilotballon-Anschluss konnektieren
- Aktuellen Druck am Manometer ablesen
- Bei zu hohem Druck: über das Ablassventil langsam Luft ablassen, bis der Zielbereich erreicht ist
- Bei zu niedrigem Druck: über die integrierte Handpumpe oder eine aufgesetzte Spritze Luft insufflieren
- Zielwert verifizieren und dokumentieren
Wichtig: Beim Konnektieren des Manometers entsteht ein sogenannter Compliance-Fehler – ein kleiner Teil der Cuffluft verteilt sich in den Totraum des Manometers und des Verbindungsschlauchs, was zu einem initialen Druckabfall führen kann. Moderne Manometer kompensieren diesen Fehler weitgehend. Trotzdem sollte der Druck nach der Messung nochmals kontrolliert werden.
Minimal Occluding Volume (MOV) / Minimal Leak Technique (MLT)
Diese Methode kommt zum Einsatz, wenn kein Manometer verfügbar ist – etwa in der Präklinik oder in Notfallsituationen.
Minimal Occluding Volume Technique:
- Stethoskop lateral am Schildknorpel platzieren
- Cuff komplett entblocken
- Langsam Luft über eine Spritze in den Pilotballon insufflieren
- Gleichzeitig mit dem Stethoskop auf ein Leckageauskulieren achten
- Genau das Volumen insufflieren, bei dem das Leckagegeräusch gerade verschwindet
Minimal Leak Technique:
- Vorgehen analog zur MOV-Technik, jedoch wird nach Verschwinden des Lecks minimal Luft abgelassen, sodass ein gerade noch hörbares Leck bei Spitzeninspiration verbleibt
- Diese Technik minimiert den Cuffdruck weiter, bietet jedoch einen geringeren Aspirationsschutz
Beide Techniken sind ungenauer als die manometrische Messung und sollten als Behelfslösung betrachtet werden. Sie ersetzen nicht die Verifizierung mit einem Manometer, sobald dieses verfügbar ist.
Der „Palpationscheck" – warum er unzureichend ist
Die Palpation des Pilotballons zwischen Daumen und Zeigefinger ist eine weit verbreitete, jedoch nachweislich unzuverlässige Methode. Studien zeigen, dass selbst erfahrenes Personal den tatsächlichen Cuffdruck durch Palpation regelmäßig über- oder unterschätzt. In einer vielzitierten Untersuchung lagen über 50 % der durch Palpation eingestellten Cuffdrücke außerhalb des empfohlenen Bereichs.
Fazit: Die Palpation des Pilotballons ist als alleinige Methode zur Cuffdruckeinstellung nicht akzeptabel. Sie kann bestenfalls als grobe Orientierung dienen, bis ein Manometer eingesetzt wird.
Automatische Cuffdruckregulatoren
Für die Langzeitbeatmung auf Intensivstationen stehen elektronische und pneumatische Cuffdruckregulatoren zur Verfügung. Diese Geräte halten den Cuffdruck kontinuierlich im Zielbereich und kompensieren Druckschwankungen, die durch Lageveränderungen, Temperaturänderungen des Atemgases oder Diffusionsvorgänge entstehen.
Vorteile:
- Kontinuierliche Überwachung und Anpassung
- Reduktion von Druckspitzen (z. B. beim Husten oder Pressen)
- Nachweisliche Senkung der Mikroaspirationsrate
Nachteile:
- Höhere Kosten
- Technische Fehlerquellen (Schlauch-Diskonnektion, Gerätedefekt)
- Kein Ersatz für die klinische Überwachung
Häufige Ursachen für Cuffdruck-Abweichungen
In der Praxis findet man erstaunlich häufig Cuffdrücke außerhalb des Zielbereichs. Die Gründe sind vielfältig:
Zu hoher Cuffdruck (> 30 cmH₂O)
- Lachgas (N₂O): Diffundiert rasch durch die Cuffmembran und erhöht das Cuffvolumen – besonders relevant in der Anästhesie bei Lachgasnarkosen. Eine regelmäßige Kontrolle alle 30 Minuten ist hier obligat.
- Überblockung nach Intubation: Häufig durch unbewusstes „Sicherheitsblocking" – die irrtümliche Annahme, dass mehr Luft im Cuff auch mehr Sicherheit bedeute.
- Temperaturanstieg: Erwärmung des insufflierten Gases (z. B. durch Körpertemperatur oder beheizte Atemgasbefeuchtung) führt zu einer Volumenzunahme.
- Kopf- und Halsrepositionierung: Extension und Flexion des Halses können den Cuffdruck um bis zu 30 % verändern.
- Höhenveränderung: Beim Hubschraubertransport kann der Cuffdruck mit steigender Höhe relevant ansteigen – ein oft unterschätzter Faktor in der Flugrettung.
Zu niedriger Cuffdruck (< 20 cmH₂O)
- Diffusion: Insbesondere bei längerer Intubation diffundiert Luft langsam durch die Cuffmembran.
- Absaugmanöver: Tracheales Absaugen kann den Cuffdruck temporär senken.
- Lecks im Pilotballonsystem: Defekte Ventile oder beschädigte Zuleitungen.
- Tubusfehlposition: Liegt der Cuff im Bereich des Larynx statt in der Trachea, kann er die Trachea nicht adäquat abdichten.
Messfrequenz und Dokumentation
Für die Messfrequenz existieren keine einheitlichen, international verbindlichen Vorgaben. Folgende Empfehlungen haben sich jedoch als klinischer Standard etabliert:
- Nach jeder Intubation: Sofortige Cuffdruckmessung
- Intensivstation: Mindestens alle 6–8 Stunden, idealerweise bei jedem Schichtwechsel
- Bei Lachgasnarkose: Alle 30 Minuten
- Nach Umlagerung oder Transport: Kontrolle unmittelbar danach
- Im Rettungsdienst: Messung nach Intubation, erneut bei Übergabe im Krankenhaus, sowie nach jedem Transport mit Höhenveränderung
- Bei klinischen Hinweisen auf Aspiration: Sofortige Kontrolle
Die Dokumentation sollte den gemessenen Wert, die Uhrzeit und eventuelle Korrekturen umfassen. Im Idealfall wird der Cuffdruck in der Beatmungskurve oder im Narkoseprotokoll festgehalten.
Besonderheiten bei pädiatrischen gecufften Tuben
Die Verwendung gecuffter Tuben bei Kindern war lange Zeit umstritten, hat sich jedoch nach aktueller Evidenz und Leitlinienempfehlung zunehmend als Standard etabliert – auch bei Neugeborenen und Säuglingen. Moderne pädiatrische Cuffs (z. B. Microcuff-Tuben) sind speziell für die kindliche Anatomie entwickelt und weisen ein optimiertes Design auf.
Anatomische Besonderheiten bei Kindern
- Die kindliche Trachea ist kürzer, weicher und hat einen geringeren Durchmesser.
- Die engste Stelle beim Kind liegt subglottisch (Ringknorpelebene), nicht glottisch.
- Die Trachealschleimhaut ist vulnerabler und reagiert empfindlicher auf Druckbelastung.
- Das Verhältnis von Cuffkontaktfläche zu Trachealoberfläche ist ungünstiger als beim Erwachsenen.
Zielwerte bei Kindern
- Empfohlener Cuffdruck: maximal 20 cmH₂O – deutlich niedriger als beim Erwachsenen
- Einige Autor:innen empfehlen sogar Werte zwischen 10 und 15 cmH₂O, sofern ein adäquater Aspirationsschutz gewährleistet bleibt
- Die Minimal Leak Technique hat bei Kindern einen besonders hohen Stellenwert, da sie den geringstmöglichen Cuffdruck sicherstellt
Tubuswahl und Cuff-Design
Moderne pädiatrische Tuben wie der Microcuff verfügen über einen ultradünnen Polyurethan-Cuff, der sich gleichmäßig und faltenfrei an die Trachealwand anlegt. Im Gegensatz zu PVC-Cuffs bilden sich bei Polyurethan-Cuffs weniger Falten (sogenannte „Channeling"), durch die subglottisches Sekret aspiriert werden könnte.
Empfehlungen für die Tubusgröße bei gecufften pädiatrischen Tuben:
- Für Kinder ab dem 1. Lebensjahr: Innendurchmesser (mm) = (Alter in Jahren / 4) + 3,5
- Diese Formel gilt spezifisch für gecuffte Tuben; bei ungecufften Tuben wird üblicherweise eine halbe Größe mehr gewählt
- Die endgültige Tubusgröße muss immer klinisch verifiziert werden (Leckage-Test, Cuffdruck)
Häufige Fehler bei Kindern
- Überblocken: Der häufigste Fehler. Da pädiatrische Cuffs empfindlicher auf Volumenänderungen reagieren, führen bereits kleine Mengen zusätzlicher Luft zu überproportionalen Druckanstiegen.
- Keine Manometer-Messung: Gerade bei Kindern ist die Palpation des Pilotballons noch unzuverlässiger als bei Erwachsenen.
- Vergessen der Nachmessung nach Lagerung: Kinder werden häufiger umgelagert (z. B. bei Operationen), was den Cuffdruck relevant verändert.
Komplikationen durch inadäquaten Cuffdruck
Kurzfristige Komplikationen
| Zu niedriger Druck (< 20 cmH₂O) | Zu hoher Druck (> 30 cmH₂O) |
|---|---|
| Mikroaspiration, Makroaspiration | Schleimhautischämie |
| Leckage mit ineffektiver Beatmung | Beeinträchtigte mukoziliäre Clearance |
| Unreliable Kapnographie | Schmerzen/Husten bei wachen Patient:innen |
| Kontamination des Beatmungssystems | Nervenschädigung (N. laryngeus recurrens) |
Langfristige Komplikationen (bei prolongierter Intubation)
- Trachealstenose: Die häufigste schwerwiegende Langzeitkomplikation, oft erst Wochen nach Extubation symptomatisch
- Tracheoösophageale Fistel: Seltene, aber lebensbedrohliche Komplikation bei extremem Cuffdruck in Kombination mit einer Magensonde
- Tracheomalazie: Erweichung der Trachealknorpel durch prolongierte Druckbelastung
- Granulome und Narben: Reaktive Gewebeproliferation an der Cuff-Kontaktstelle
Tipps für die Praxis
- Cuffdruckmanometer gehört an jeden Intubationsarbeitsplatz – in der Klinik wie im Rettungsdienst.
- Routinemessung standardisieren: Cuffdruck als fixen Bestandteil in Checklisten und Übergabeprotokolle integrieren.
- Dokumentation nicht vergessen: Was nicht dokumentiert ist, gilt als nicht gemessen.
- Situative Anpassung: Bei Lachgas, Höhenveränderung oder Umlagerung aktiv an den Cuffdruck denken.
- Kinder brauchen besondere Aufmerksamkeit: Niedrigere Zielwerte, häufigere Kontrollen, manometrische Messung obligat.
- Im Zweifel nachmessen: Lieber einmal zu oft kontrolliert als einmal zu wenig.
- Team-Awareness schaffen: Cuffdruck-Management ist keine alleinige Aufgabe der Anästhesie – auch Pflegepersonal und Rettungsdienst müssen die Messung beherrschen.
Algorithmus für das Cuffdruck-Management
- Intubation durchgeführt → Cuff blocken
- Sofort: Cuffdruck mit Manometer messen
- Zielwert erreicht?
- Erwachsene: 20–30 cmH₂O
- Kinder: ≤ 20 cmH₂O (idealerweise 10–15 cmH₂O mit ausreichendem Seal)
- Zu hoch: Luft über Ventil ablassen, nachmessen
- Zu niedrig: Luft insufflieren, nachmessen
- Dokumentation des Wertes
- Regelmäßige Kontrollen entsprechend der klinischen Situation
- Nachmessung bei jeder Umlagerung, jedem Transport, Veränderung der Beatmungsparameter oder klinischem Verdacht auf Leckage/Aspiration
Praktisches Training
Die korrekte Cuffdruckmessung ist eine technisch einfache, aber klinisch hochrelevante Fertigkeit, die im Rahmen eines strukturierten Atemwegsmanagement-Trainings erlernt und regelmäßig aufgefrischt werden sollte. In unserem ACLS-Kurs bei Simulation Tirol trainierst du neben dem erweiterten Atemwegsmanagement – einschließlich korrekter Cufftechnik – auch alle weiteren Aspekte der kardiopulmonalen Reanimation nach AHA-Leitlinien. Die praxisnahe Arbeit an Simulatoren ermöglicht es, Routinen zu entwickeln, die im Ernstfall automatisiert abrufbar sind. Denn gerade die vermeintlich „kleinen" Maßnahmen – wie der kontrollierte Cuffdruck – machen in der Summe den Unterschied für das Outcome deiner Patient:innen.
Du willst das praktisch trainieren?
In unserem ACLS-Kurs (Advanced Cardiac Life Support) übst du dieses Thema hands-on mit High-Tech-Simulatoren und erfahrenen Instruktor:innen.
Weitere Artikel
Akute Atemnot: Differenzialdiagnose und Soforttherapie
Dyspnoe hat zahlreiche Ursachen von Asthma über Herzinsuffizienz bis zur Lungenembolie. Der Artikel stellt einen systematischen Approach zur Differenzierung anhand von Anamnese, Klinik, Auskultation und Point-of-Care-Diagnostik vor.
Akute Nebenniereninsuffizienz: Addison-Krise im Notfall
Die adrenale Krise wird häufig verkannt und kann tödlich enden. Der Artikel beschreibt Risikopatienten, klinische Zeichen, die sofortige Hydrocortison-Gabe und das Management begleitender Hypoglykämie und Hyperkaliämie.
Akute Rückenschmerzen: Red Flags und Notfalldifferenzierung
Akute Rückenschmerzen sind ein häufiger Vorstellungsgrund, hinter dem sich Aortendissektion, Cauda-equina-Syndrom oder retroperitoneale Blutung verbergen können. Der Artikel systematisiert die Red-Flag-Diagnostik und Sofortmaßnahmen bei vaskulären und neurologischen Ursachen.

